Ostéotomie tibiale de valgisation
Il existe plusieurs types d'ostéotomie. Nous ne traiterons ici que l'ostéotomie tibiale de valgisation qui représente plus de 80% des ostéotomies tibiales.
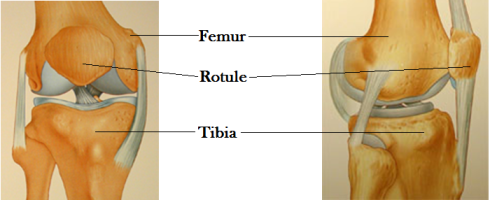
Anatomie
Le genou est composé de trois articulations :
• L’articulation fémoro-tibiale interne (condyle fémoral interne et plateau tibial interne)
• L’articulation fémoro-tibiale externe (condyle fémoral externe et plateau tibial externe)
• L’articulation fémoro-patellaire (trochlée fémorale et rotule)
Indication
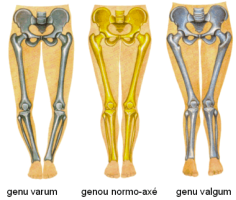
Dans la population générale, la déformation la plus fréquente est le genu varum(jambes arquées comme "Lucky Luke").Cela veut dire que l'essentiel du poids se reporte sur la partie interne du genou. L'articulation fémoro-tibiale interne est donc la plus sollicitée.
A force d'être sollicité de manière plus importante, le cartilage tapissant cette articulation s'amincit, voire disparait. L'os se retrouve à nu et les douleurs apparaissent.
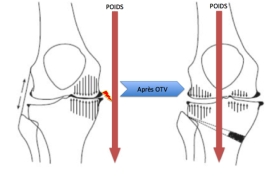
L'ostéotomie tibiale a pour but de corriger le défaut d'axe. Une ostéotomie tibiale de valgisation fait passer d'un axe en genu varum (Lucky Luke) à un axe en genu valgum (en X). En
corrigeant l'alignement du membre inférieur, les pressions au niveau du genou diminuent au niveau de la zone arthrosique pour les reporter sur la zone saine. L'ostéotomie ne modifie donc pas
l'arthrose qui existait et le pincement articulaire persistera.
Mais elle a un double objectif :
- soulager les douleurs
- stabiliser l'arthrose en augmentant les contraintes sur l'articulation fémoro-tibiale externe.
Vous l'aurez compris,l'ostéotomie est faite pour "attendre la prothèse" le plus longtemps possible. La durée de l'ostéotomie est entre 10 et 15 ans. Il s'agit donc d'une opération que l'on réserve aux patients jeunes qui ont une vie personnelle gâchée.
Intervention
L’intervention se déroule au bloc opératoire en
salle d’orthopédie dans des conditions rigoureusement aseptiques. Elle peut se faire sous anesthésie générale ou anesthésie locorégionale.
Comme pour la plupart des interventions en chirurgie
orthopédique, une antibiothérapie péri opératoire est instituée selon les recommandations de la SFAR (société française d’anesthésie et réanimation).
Le chirurgien et l’équipe du bloc vous installent en
position dorsale sur la table d’opération.
Après la préparation cutanée d’usage au bloc opératoire, les champs stériles sont placés.
L’incision se fait sur la face antéro-interne du genou. Le chirurgien coupe le tibia sous contrôle radioscopique et corrige le défaut axial. La fracture est stabilisée par une plaque et des vis et l'ouverture est comblée par une greffe osseuse.
Suites opératoires
Après un passage en salle de réveil qui dépendra de votre anesthésie, vous êtes reconduit dans votre chambre et un traitement antalgique est immédiatement débuté.Vous garderez une perfusion pendant 24 heures.
L'équipe médicale et paramédicale vous accompagnera pendant toute la durée de votre hospitalisation.Vous serez levé par le kinésithérapeute le 1er jour postopératoire. Cette intervention nécessite
une consolidation osseuse suffisante avant la remise en charge du membre inférieur, vous devez donc marcher avec des cannes anglaises sans prendre appui sur la jambe opérée pendant environ 6
semaines.Vous bénéficierez d’un traitement
anticoagulant (pour prévenir des phlébites) qui sera poursuivi pendant toute la durée du « non-appui ».
Vous restez hospitalisé environ 3 jours.
Vous porterez une attelle destinée à éviter la flexion involontaire du genou, le chirurgien vous indiquera ensuite quand vous pourrez la retirer et dans quelles circonstances.
Les pansements de la cicatrice opératoire sont effectués tous les deux jours, le drain posé au bloc est retiré le 2ème jour. Les agrafes sont retirées le 17ème jour.
La rééducation est débutée par le kinésithérapeuthe afin d'éviter une perte de mobilité du genou ainsi qu'une "fonte" musculaire.Sauf cas très particulier, il n’est pas nécessaire d’aller en
centre de rééducation.
La reprise du volant est envisageable après le 2ème mois. Celle du travail survient en général après le 3ème mois et cela en fonction de votre profession, une activité de bureau pouvant être plus
précoce. Les activités sportives débutent progressivement après le 6ème mois.
Complications
• La phlébite (caillot dans les veines de la jambe) et ses séquelles : malgré la mise en place systématique d’un traitement anticoagulant, une phlébite peut se constituer. Traitée à temps, la
phlébite n’altère en rien les résultats fonctionnels de l’intervention. Elle ne se complique d’une embolie pulmonaire qu’exceptionnellement.
• L’hématome : Le traitement anticoagulant, bien qu’impératif, peut parfois favoriser la formation d’un hématome dans la zone opératoire malgré la mise en place de glace. Il se résorbe souvent
spontanément et nécessite rarement un geste opératoire complémentaire d’évacuation.
• La raideur : Une kinésithérapie débutée immédiatement après l’intervention doit éviter ce genre de désagrément.
• L’infection : elle peut survenir précocement mais aussi à distance de l’intervention, les blocs opératoires orthopédiques sont ceux qui ont les mesures d’hygiène les plus draconiennes, pour éviter
cela.
• La paralysie d’un nerf : pendant l’intervention, un nerf peut être comprimé, la récupération est le plus souvent obtenue mais peut s’avérer longue.
• Des douleurs résiduelles : malgré le succès de l’intervention, le patient manifeste exceptionnellement des douleurs sans qu’on n’en retrouve d’explication.
• Algodystrophie (réaction anormale à la douleur, entrainant une raideur douloureuse, on en guérit toujours.
• Fracture peropératoire : de survenue exceptionnelle, en particulier chez les patients présentant une ostéoporose sévère, il peut s’agir d’un trait de refend non déplacé dans le plateau
tibial.
• Troubles de cicatrisation
• Plaie artérielle : complication d’une rareté exceptionnelle, elle est gravissime.