Reconstruction des ligaments croisés
Anatomie
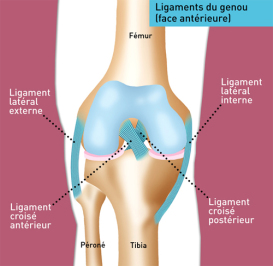
Le genou est stabilisé par 4 ligaments et 2 ménisques.
2 ligaments (interne et externe) sont situés sur les côtés du genou et 2 ligaments (croisé antérieur et postérieur) à l'intérieur du genou. Lors d'une pratique sportive, ces ligaments peuvent être touchés. Les entorses du genou correspondent à une atteinte plus ou moins grave de chaque ligament.
Les entorse bénignes correspondent à une distension sans rupture des ligaments.
Les entorses graves correspondent à une rupture de l'un ou des deux ligaments croisés plus ou moins associée à une lésion des ligaments collatéraux.
L’entorse résulte d’une mise en tension exagérée d’un ligament. Elle survient généralement lors de la pratique de sports où le genou est sollicité pour des changements brusques de direction, comme le football, le tennis, le ski, le rugby, les sports de combat… appelés sports de pivot. Un shoot dans le vide peut également conduire à une entorse par hyperextension.
Indication
Le traitement dépend de la gravité de la lésion mais aussi de votre âge, de votre activité professionnelle et des sports que vous pratiquez.
Le traitement fonctionnel associe un traitement médical (antalgiques, anti-inflammatoires, éventuellement ponction pour évacuer un épanchement de sang, glaçages pluriquotidiens), une immobilisation partielle (port d’une genouillère ou d’une attelle amovible) et une rééducation musculaire, articulaire et proprioceptive (position du genou dans l'espace).
Le traitement fonctionnel est le seul envisagé pour les entorses bénignes (lésion des ligaments latéraux). Il peut également suffire à la prise en charge d’une entorse grave ou être une première étape avant un traitement chirurgical.
Si vous avez une entorse grave (ligaments croisés) et si vous souhaitez reprendre un sport de pivot, votre médecin vous proposera éventuellement une chirurgie qui remplace le ligament rompu par une partie d’un autre de vos tendons (autogreffe ou ligamentoplastie) suivie d’une rééducation de plusieurs mois. Des 2 ligaments croisés. ,le ligament croisé antérieur est le plus souvent touché et donc le plus opéré. Dans de rares cas, le ligament croisé postérieur (LCP) peut aussi être reconstruit. 2 modes de reconstruction vont être détaillés.
Reconstruction du ligament croisé antérieur(LCA)
L’intervention chirurgicale est pratiquée sous contrôle arthroscopique, à l’aide d’une petite caméra introduite dans le genou, ce qui permet de réduire les incisions et d’accéder à l’articulation sans endommager les tissus.
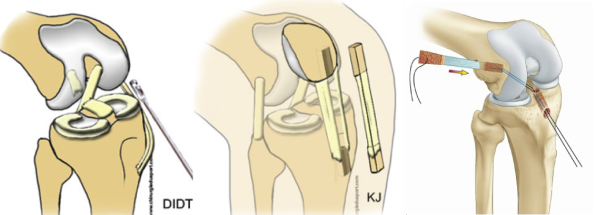
Cette technique permet une récupération plus rapide. Une courte incision permet de prélever les tissus qui constitueront le nouveau ligament : le tiers central du tendon rotulien pour la technique de Kenneth jones (ou KJ) ou les tendons ischio-jambiers de la cuisse pour la technique du DIDT (droit interne / demi tendineux).
Le choix du transplant dépend de différents critères que prend en considération le chirurgien, mais les suites opératoires et les résultats de ces deux techniques sont similaires. Ce tendon sert à constituer le nouveau ligament. Il est placé dans le genou à la place du ligament rompu.
Le ligament est fixé dans un tunnel au fémur et dans un autre au tibia par des vis résorbables.
Le ligament croisé comprend deux faisceaux fonctionnels. En fonction de la nature des lésions constatées et/ou de l’importance et du type de laxité rencontrée, nous pouvons remplacer qu'un seul des 2 faisceaux (si le faisceau restant est fonctionnel). Par ailleurs, un ligament peut être reconstruit en dehors de l'articulation du genou en cas de grande laxité ou récidive.
Cette chirurgie peut se dérouler en ambulatoire en fonction du geste à réaliser.
Sinon, une hospitalisation d'une nuit est suffisante.
Une attelle réfrigérée est mise en place dès la salle de réveil pour éviter l'oedeme
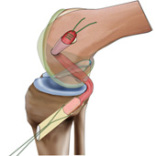
Passage du transplant(KJ)
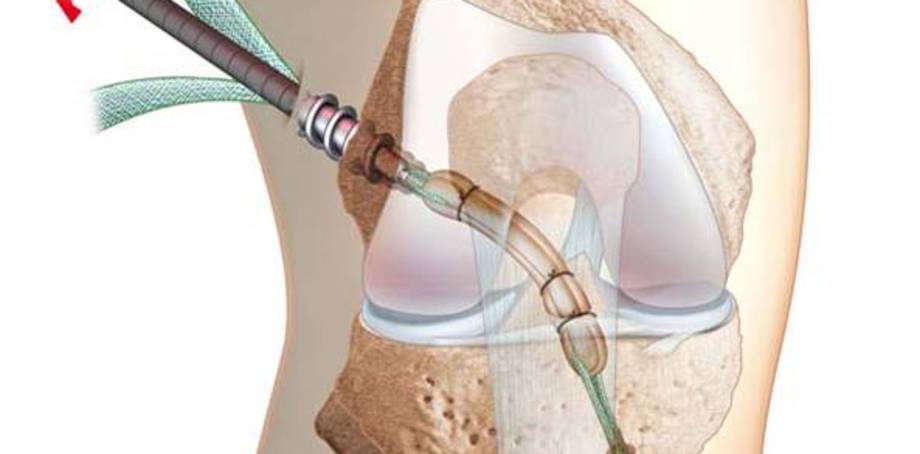
Ci dessous, vidéo de reconstruction selon DIDT (attention,images réelles)
Reconstruction du ligament croisé postérieur(LCP)
Les ruptures du ligament croisé postérieur sont généralement longtemps bien tolérées en l’absence de traitement.
L’intervention peut être proposée lorsque le patient décrit une instabilité et des douleurs lors de ses activités.
L’intervention dure environ une heure. Elle est effectuée sous anesthésie générale.
Comme pour la reconstruction du ligament croisé antérieur, l’intervention est effectuée sous arthroscopie à l’aide d’une petite caméra.
Le ligament rompu est reconstruit à l’aide du tiers central du tendon quadricipital ou des tendons des ischios jambiers prélevés sur le même genou. Ce nouveau ligament est fixé dans deux tunnels : l’un au niveau du tibia, l’autre au niveau du fémur. La fixation est assurée à l’aide de vis résorbables.
Suites opératoires
Les suites après chirurgie du LCA sont généralement bonnes.
Pour le LCP, les suites sont plus longue avec une récupération plus tardive et un résultat parfois moins satisfaisant.
La durée d’hospitalisation est en générale en ambulatoire (ou d'un jour en cas d'isolement) pour le LCA.
Pour le LCP, la durée est de 2 jours.
L’appui est autorisé (si pas de lésion périphérique) sous couvert d’une attelle pendant 30j.
A la sortie de la clinique le patient entre en général chez lui avec un kinésithérapeute. Le travail au départ consistera en une lutte contre l’œdème, suivie d’une récupération de la mobilité et
d’un renforcement musculaire du genou (quadriceps +++).
En pratique, le vélo d’appartement et la natation (crawl, pas de brasse) sont débutés 1,5 - 2 mois, la course à pied en terrain plat au 3ème mois, les sports de pivot sans contact au 6ème mois et les
sports de pivot contact au 9ème mois.
Complications
• La phlébite (caillot dans les veines de la jambe) et ses séquelles : Malgré la mise en place systématique d’un traitement anticoagulant, une phlébite peut se constituer. Traitée à temps, la
phlébite n’altère en rien les résultats fonctionnels de l’intervention. Elle ne se complique d’une embolie pulmonaire qu’exceptionnellement.
• L’hématome : Le traitement anticoagulant, bien qu’impératif, peut parfois favoriser la formation d’un hématome dans la zone opératoire malgré la mise en place de glace. Il se résorbe souvent
spontanément et nécessite rarement un geste opératoire complémentaire d’évacuation.
• La raideur : Une kinésithérapie débutée immédiatement après l’intervention doit éviter ce genre de désagrément.
• L’infection : elle peut survenir précocement mais aussi à distance de l’intervention, les blocs opératoires orthopédiques sont ceux qui ont les mesures d’hygiène les plus draconiennes, pour éviter
cela.
• La paralysie d’un nerf : pendant l’intervention, un nerf peut être comprimé, la récupération est le plus souvent obtenue mais peut s’avérer longue.
• Des douleurs résiduelles : malgré le succès de l’intervention, le patient manifeste exceptionnellement des douleurs sans qu’on n’en retrouve d’explication.
• Algodystrophie (réaction anormale à la douleur): raideur douloureuse, on en guérit toujours.
• Troubles de cicatrisation
• Pour le LCP, plaie artérielle : Complication à éviter absolument d’où un contrôle radiographique per opératoire, elle est gravissime.