Hallux valgus
Anatomie et origine
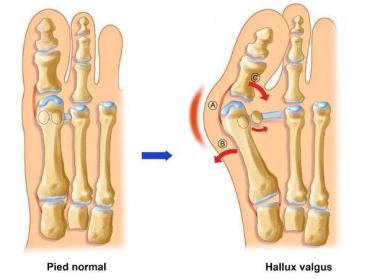
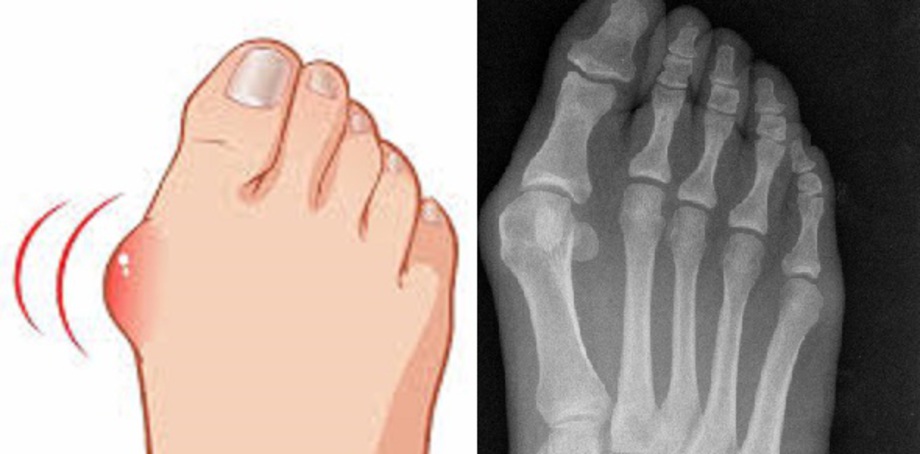
Le gros orteil (hallux) se dévie progressivement. Cette pathologie touche en majorité (80%) les femmes âgées entre 40 et 60 ans. Certains patient sont jeunes (20 ans) on parle de forme "congénitale". Le ligament latéral interne de l’articulation métatarso-phalangienne se distend avec le temps (parfois très rapidement). A cause de cette faillite ligamentaire le métatarsien n’est plus tenu et il s’écarte sur le coté interne. La tête du métatarsien sort sur le coté interne du pied créant une bosse appelée communément « oignon ». Le gros orteil n’étant plus maintenu par le ligament distendu, il se dévie vers les petits orteils créant dans les formes grave des conflits entre orteils.
L'origine de cette pathologie est multiple: hérédité, port de chaussure trop serrée, pied egyptien(1er rayon plus long que le 2ème).
L’évolution se fait obligatoirement vers l’aggravation avec augmentation de la déformation. Cette déformation induit des défauts d’appui dans le pied qui va augmenter la charge de travail sur les petits orteils qui vont finir par entraîner des dégradations et une déstructuration de l’ensemble de l’avant pied : on parle d’avant pied complexe.
Les différents traitements
- Orthèse : Il existe des pansements pour limiter les frottements ainsi que des attelles pour redresser l’orteil. Elles ont une efficacité limitée voire nulle. La déformation continuera à progresser plus ou moins rapidement. Le meilleur traitement reste l’adaptation du chaussage à son pied et non le contraire.
- Médicale : Antalgiques et anti inflammatoires dans les formes de bursite aigue
- Chirurgicale : la chirurgie de l'hallux valgus est le seul traitement curatif. Il permettra de corriger la déviation, de supprimer les douleurs et, bien sûr, d'éviter l’évolution du pied vers un avant pied complexe
L'intervention
L'intervention se déroule au bloc opératoire dans des conditions d'aseptie rigoureuse. Une antibiothérapie préventive est donnée selon les recommandations de la SFAR afin de prévenir au maximum les infections.
Les modalités d'anesthésie sont l'anesthésie loco-régionale dans 80% des cas (le pied seul est endormi), l'anesthésie générale ou la rachianesthésie.
L'incision (5 à 6 cm) se fait à la partie interne du pied en regard de "l'oignon". Ce dernier est réséqué, puis l'ostéotomie de SCARF est réalisée. Il s’agit d’une section osseuse longue du 1e métatarsien en forme de Z. Puis le métatarsien est translaté. La fixation se fait par 1 (ou 2) vis métallique.
Le plus souvent une ostéotomie supplémentaire est réalisée sur la 1ère phalange de l'hallux afin d'enlever un coin pour redresser l'orteil. Enfin, la capsule articulaire est retendue.
En cas d'avant pied complexe, un geste osseux peut être pratiqué sur les rayons latéraux. Ci-dessous, une vidéo explicative sur l'ostéotomie.
Dans certains cas comme la déformation très sévère ou une arthrose douloureuse, une arthodèse peut être envisagée.
Les conditions de réalisée sont détaillées dans le chapitre hallux rigidus.
Suites opératoires
Cette intervention se déroule, pratiquement tout le temps, en hospitalisation ambulatoire (entrée et sortie le même jour). Après un passage en salle de réveil qui dépendra du type d'anesthésie, vous êtes reconduit dans votre chambre. Une prise en charge antalgique adaptée est immédiatement débutée.
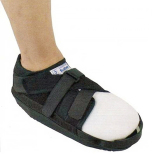
L'appui complet est autorisé sous couvert d'une chaussure spéciale, confortable (à garder 1 mois).
A la fin du bloc, un pansement est réalisé. Ce pansement ne sera pas changé par une infirmière avant 3 semaines. Le premier pansement post-opératoire sera donc refait à 3 semaines par l'infirmière ou le chirurgien. La conduite est autorisée à partir d'un mois. Un arrêt de travail dure en moyenne 1 à 2 mois en fonction de la profession et des gestes réalisés. La reprise des activités sportives (hors vélo et natation) se fait à environ 4 mois.
Complications
Les risques opératoires sont très rares pour cette chirurgie. Comme pour toute chirurgie en orthopédie, il existe un risque de:
• La phlébite dont la complication est l’embolie pulmonaire.
• L’hématome
• L’infection
• Les douleurs résiduelles ou des troubles de la sensibilité autour de la cicatrice
• L’algodystrophie
• La complication la plus fréquente et la plus ennuyeuse est la récidive (5%). Elle est dépendante de l'importance de la déformation en préopératoire.